kohdunkaulansyöpä
Synonyymit laajemmassa merkityksessä
Synonyymit laajemmassa merkityksessä: kohdun sisäänkäynnin syöpä, kohdun syöpä
Englanti: kohdunkaulan syöpä / kohdunkaulan syöpä
määritelmä
Tämä kasvain / syöpä on naisten toiseksi yleisin tuumori rintasyövän jälkeen. 20% kaikista uusista syöpätapauksista on kohdunkaulan syöpä (Kohdunkaulansyöpä).
Uskotaan, että kohdunkaulan syövän syynä on syylävirus (Ihmisen papilloomavirukset) laukaistaan.
Lue lisää aiheesta täältä: Ihmisen papilloomavirus (HPV)

HPV-virus
HPV-virukset kuuluvat papilloomaviridae-perheeseen. Nämä vaippattomat DNA-virukset eivät ole mitenkään samoja. Se on olemassa 100 eri tyyppiäjoka voi laukaista erilaisia kliinisiä kuvia. Mahdollisten sairauksien kirjo vaihtelee hyvänlaatuisista syylistä pahanlaatuisiin syöpiin, kuten kohdunkaula- tai penis-syöpään.
Yksi erottaa ns Pieni riski-Tyypit, näihin sisältyy HPV-tyypit 11 ja 6, Suuri riski-Viruses, johon esimerkiksi tyypit 16, 18 ja 33 kuulua. Korkean riskin virukset voivat johtaa sukupuolielinten alueen pahanlaatuisten sairauksien, kuten kohdunkaulan syövän, peniksen / vulva- ja peräaukon syöpien, kehitykseen. Mutta nämä virukset voivat myös aiheuttaa suun ja kurkun syöpää.
Matalan riskin virukset suosivat hyvänlaatuisten syylien kehittymistä.
tarttuminen tapahtuu pääasiassa Sukupuoli sijasta. Kondomit eivät suojaa luotettavasti infektioilta, koska ihokosketus riittää leviämiseen. Virus pysyy kehossa tartunnan jälkeen ja voi johtaa sairauteen usean vuoden kuluttua. Infektio voi kuitenkin myös parantua, etenkin nuorilla naisilla.
Väestön esiintyminen (epidemiologia)
Niistä Kohdunkaulan syöpä (kohdunkaulan syöpä) teho 20% naisten pahanlaatuisista syövistä. Se oli aiemmin yksi yleisimmistä syövistä.
Nykyään se on noin puoli miljoonaa naista maailmanlaajuisesti syöpä päällä toiseksi yleisin pahanlaatuisten kasvainten paikka.
Joka vuosi lisätään kymmenen - kaksikymmentä uutta tapausta, joissa Saksan liittotasavallassa asuu alle 100 000 ihmistä. Esiintymistiheys on suurin 35–60-vuotiailla. Alustavat vaiheet voivat tapahtua nuoremmassa iässä.
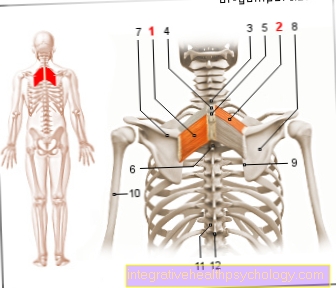
Anatomia ja histologia

- Uterus -
kohtu - Kohdunpääkärki -
Kohdun kohtu - Kohdunvuori -
Tunica limakalvo - Kohdunontelo -
Cavitas kohdun - Vatsakalvon kansi -
Tunica serosa - Kohdunkaula -
Ostiumin kohtu - Kohdun ruumiin -
Syöpä - Kohdunkaulan supistuminen -
Kohdun kanta - Vaippa - emätin
- Kohdunkaula - Kohdunkaula kohdun
- Munasarja - Munasarja
- Fallopian putket - Tuba kohdun
Löydät yleiskuvan kaikista Dr-Gumpert -kuvista osoitteesta: lääketieteelliset piirrokset

- Uterus - kohtu
- Kohdunpääkärki - Kohdun kohtu
- Kohdunvuori -
Tunica limakalvo - Kohdunontelo - Cavitas kohdun
- Vatsakalvon kansi - Tunica serosa
- Kohdunkaula - Ostiumin kohtu
- Kohdun ruumiin - Syöpä
- Kohdunkaulan supistuminen - Kohdun kanta
- Vaippa - emätin
- Häpyluu -
Häpyluu - Virtsarakko - Vesica urinaria
- Rectum - peräsuoli
Niistä kohdunkaula laittaa ulos emättimestä (emätin) Kohdun osa, joka johtaa kohdun vartaloon. Tämän kohdunkaulan osa, joka työntyy emättimeen (ts. Kohdun rungosta kauempana oleva osa, tunnetaan portiona ja on yleisin alkuperäkohta kohdunkaulansyöpä.
Kohdunkaulan limakalvon luonnolliset muutokset sukupuolikypsyyden aikana ovat vastuussa tästä: hormonaalisessa valvonnassa kohdunkaulan limakalvo (joka sisältää pieniä rauhasia, jotka muodostavat antibakteerisesti tehokkaan liman) ulospäin emättimeen suojaamaan nousevia infektioita vastaan.
Ennen murrosikää emätin peitetään vain litteillä, pinottuilla pintasoluilla (ns. Levymäinen epiteeli). Tästä johtuen Uusintaprosessit on Limakalvo kohdunkaulan etuosa (portio, katso yllä), erityisen herkkä bakteeri-, mekaaninen, so. ärsykkeitä.
Siksi usein tulehdukset edistävät kasvainten kehittymistä aikaisemmin vaurioituneiden solujen perusteella.
Erilaiset aikaisemmat vauriot (yhteenvetona kohdunkaulan sisäisissä epiteelin kasvaimissa, lyhyt CIN, ts. Kohdunkaulan uusina muodostelmina, jotka rajoittuvat pinnalliseen solurakenteeseen ja jaotellaan tasoiksi I - III solujen muutosten laajuudesta riippuen) eivät aluksi kasva ympäröivään kudokseen ( = invasiivinen kasvu), mutta voidaan havaita levitutkimuksella ja kolposkopialla (katso alla)
pohjimmainen syy

Kohdunkaulan syövän tarkkaa alkuperää ei tunneta yksityiskohtaisesti. Nykyisen tietämyksen mukaan tauti on kuitenkin esimerkki virusten aiheuttamasta syövästä.
Laajat tutkimukset ovat osoittaneet, että tartunta ihmisen papilloomaviruksella (HPV) on ennakkoedellytys sairaudelle. Virus tarttuu yhdynnän kautta. Kaksi noin 200 erityyppisestä ihmisen papilloomaviruksesta (HPV) edustaa erityisen suurta riskiä (tyypit 16 ja 18); muihin virustyyppeihin (tyypit 6 ja 11) ovat esimerkiksi Sukupuolielinten sukupuolielinten syylät (ns. condyloma acuminata).
Ihmisen papilloomavirukset ovat laajimmassa merkityksessä viruksia, jotka aiheuttavat syyliä iholla.
Ihmisen papilloomaviruksen tartunta ei välttämättä liity kohdunkaulan syöpään. Kehon itsensä paranevat voimat estävät taudin puhkeamisen noin 80 prosentilla kaikista virustartunnan saaneista.
Huono hygienia ja toistuvat kumppanimuutokset lisäävät sairauden todennäköisyyttä, kun taas miesten ympärileikkaus ja lapsettomuus vähentävät riskiä.
Lue lisää tästä kohdasta: Onko sukupuolielinten syylät tarttuvia?
Kohdunkaulan syövän oireet ja merkit
Oireita esiintyy harvoin aluksi. Joskus purkaus, joka haisee makealta ja tiputtelua (etenkin seksuaalisen kontaktin jälkeen) ensimmäiset merkinnät a kohdunkaulansyöpä olla. Edistyneessä vaiheessa kasvain leviää edelleen kohdunkaulan seinämään sekä emättimeen, lantion seinämään ja peräsuoleen (peräsuoli) ja kohdun sidekudosta pitävä laite lantiossa (ns. parametria).
Sovintoratkaisut (etäpesäkkeitä) kasvaimen voi aluksi levitä imusysteemin kautta, myöhemmin myös kasvaessa verisuoniin maksa, aivot, keuhko ja luu (ns. hematogeeninen metastaasi, ts. asettuminen verenkiertoon) johtaen voimakkaaseen kipuun.
diagnoosi

Vuotuisia terveystarkastuksia suositellaan 20-vuotiaasta lähtien, koska syöpää aiheuttavan viruksen tartunta voi tapahtua hyvin varhain. Syövän esiasteiden havaitseminen on mahdollista levitutkimuksilla.Tällä tavalla saadut solut värjätään visualisointia varten (menetelmän kehitti George Nicolas Papanicolaou, kreikkalainen lääkäri ja patologi, joka asui vuosina 1883–1962 ja jota hoidetaan edelleen muutetussa muodossa). Arviointi tapahtuu luokissa PAP (Papanicolaou) I: stä V: ään, normaalin löydöksen mukaan solumuutoksiin, kasvaimen kiireellinen epäily vahvistaa tarpeen välitöntä selkeyttämistä ottamalla kudosnäyte.
Luokitus Papanicolaoun mukaan
- PAP I - Normaali solurakenne
- Löytö on normaalia, siinä ei ole poikkeavuuksia, tarkastus vuoden kuluttua osana syöpäseulontatutkimusta.
- PAP II - Tulehdukselliset ja metaplastiset muutokset
- Solujen muutokset eivät ole epäilyttäviä, johtuvat pääasiassa bakteereista tai muista bakteereista, tarvittaessa tutkimuksesta 3 kuukauden jälkeen ja tulehduksen mahdollisesta hoidosta.
- PAP III - Vakavat tulehdukselliset tai rappeuttavat muutokset, arvio siitä, onko
Muutokset ovat haitallisia ei ole mahdollista varmuudella- Havainto on epäselvä; mahdollisesti antibiootti- tai hormonihoito; lyhytaikainen tarkastus noin 2 viikon kuluttua; jos Pap III jatkuu, kudospohjainen (histologinen) arviointi (histologia) tärkeä.
- PAP III D - Solut osoittavat hiukan tai kohtalaisesti epätyypillisiä solumuutoksia
- Havainto on epäselvä; tämä muutos liittyy enimmäkseen yleiseen HPV-tartuntaan. Tarkastus kolmen kuukauden jälkeen on riittävä; histologinen tutkimus on tarpeen vain, jos se tapahtuu uudelleen.
- PAP IV a - vaikea solun toimintahäiriö tai karsinooma in situ (varhaisvaiheen sairaus)
- Histologinen tutkimus kuretaatin (kaavinta) ja kolonoskopian / hysteroskopian avulla.
- PAP IV b - vaikea solun dysplasia tai karsinooma in situ (varhaisen vaiheen syöpä), solut
pahanlaatuista syöpää ei voida sulkea pois- Edellyttää hienon kudoksen (histologista) selventämistä konsaation (ks. Alla) tai biopsian (kudosnäytteen saaminen) avulla, hoidon perusteella havainnoista ja potilaan perhesuunnittelusta.
- PAP V - Oletettavasti pahanlaatuinen syöpä (pahanlaatuinen tuumori), kasvain on selvästi pahanlaatuinen
- Vaatii kudospohjaista (histologista) selkeyttä konfektiolla (katso alla) tai biopsialla (kudosnäytteen saaminen). Hoito: kohtuun poistaminen (hysterektomia).
Gynekologisen tutkimuksen aikana kohdunkaulaan päästään kolposkopian avulla (kirjaimellisesti: ”emättimen peilaus” kreikkalaisesta kolpo = emätin, skopie = kurkista / katso). Tämä diagnoosi, jota käytetään kohdunkaulansyövän varhaiseen havaitsemiseen, otettiin käyttöön 1920-luvulla Hans Hinselmann. Kohdunkaula tutkitaan erityisellä mikroskoopilla (Kolposkooppi) katsottuna optimaalisessa valaistuksessa kuuden - kaksikymmentä kertaa suurennuksella.
Etikkahapponäytteen avulla prekursorit (ns. Varhaisvaiheen leesiot) ja muutokset limakalvossa, jotka liittyvät lisääntyneeseen syöpäriskiin, tehdään näkyviksi (esimerkiksi metaplasiaa kohdun limakalvon nimetty muutos emättimen vuoreksi jatkuvasti toistuvan tulehduksen seurauksena; Tämä limakalvon muutos on kuitenkin myös jossain määrin normaali ja se voidaan havaita kaikilla naisilla murrosiän jälkeen).
Koska etikkahapponäyttö värjää kuitenkin myös normaaleja limakalvoja, yksinomaan terveiden solujen tummanruskeasta tai mustasta värjäys ns. Schillerin jodikokeella on hyödyllinen erottamaan terveet ja sairaat kudokset.
Tämän todisteen perusta on normaaleissa soluissa olevan glykogeenin (jättiläinen molekyyli, joka koostuu useista tuhansista sokerikomponenteista ja toimii varastointialustana) kemiallinen reaktio jodin kanssa ruskean reaktiotuotteen muodostamiseksi.
Patologisesti muuttunut limakalvo (ns. Metaplastinen limakalvo, joka johtuu tulehduksesta tai syövän esiasteista), toisaalta, sisältää vähän glykogeenia ja siksi värjää vähän tai ei ollenkaan.
Itse kolposkooppia ei työnnetä emättimeen, vaan asetetaan sen eteen. Emättimen seinämien avaamiseksi gynekologi käyttää kehystä (latina: käsipeili; putkimainen, suppilonmuotoinen tai lastanmuotoinen asetettavaksi ruumiin luonnollisiin onteloihin). Erityisillä pienillä pihdillä on mahdollista poistaa pienet kudospalat ja tutkia niitä mikroskoopin alla. Pelkän havainnon lisäksi kolposkooppi mahdollistaa myös valokuvien ja videotallenteiden luomisen dokumentointia varten.
Kolposkopian tarkoituksena on luokitella vakavuusaste, kun patologinen muutos havaitaan. Ratkaisevia tekijöitä ovat Kudoksen epäilyttävän osan väri, pinnanlaatu ja värjäys jodilla. Limakalvon pintainen vaalennus (nimeltään leukoplakia) voi olla vaaratonta tai osoittaa taustalla olevan syövän edeltäjän. Punaiset pisteet tai palkit (kutsutaan "mosaiikiksi") vastaavat pintaa saavuttavia suonia ja ovat aina epäillä haitallisia muutoksia.
Toistaiseksi positiivista vaikutusta syövän ehkäisyssä ei ole vielä osoitettu. Kolposkopia näyttää meille kuitenkin olevan erittäin hyödyllinen ennaltaehkäisevänä toimenpiteenä. Kolposkopia ei kuulu GKV: n (lakisääteinen sairausvakuutus) palveluiden piiriin.
Lue myös artikkeli: Kohdunkaulan biopsia.
Kohdunkaulan syövän hoito
Hoitoa on erilaisia:
- Ehkäisy (ennaltaehkäisy)
- conization
- Kohdun poisto (hysterektomia)
Eläkevaihtoehdot
Kohdunkaulan syöpää vastaan on olemassa erittäin hyviä ehkäiseviä toimenpiteitä, joten viime vuosina ne ovat olleet selkeämpiä Tämän taudin väheneminen teollisuusmaissa. Ensisijainen ehkäisy on estää HPV-viruksia tartunta. Tätä tarkoitusta varten on olemassa HPV-rokotus (Katso alempaa).
Toissijaista ehkäisyä tukee vuosittainen tarkastus gynekologilla tajusi. Jokaisen naisen on suoritettava tämä tutkimus riippumatta siitä, rokotetaanko hän vai ei. Tutkimus tulee Suositellaan 20-vuotiaille. Tämä tarkastus sisältää gynekologin suorittaman kohdunkaulan arvioinnin ja pistoksen (kohdunkaulan määritys). Tämä tahri otetaan kahdesta paikasta puisella lastalla / puuvillapyyhkeellä. Sitten näyte levitetään tasaisesti objektilasille ja värjätään Papanicolaou-värjäysmenetelmällä. Siksi testi tunnetaan myös puhekielellä PAP-testinä. Tämän siveen avulla varhaisvaiheen syöpä ja olemassa oleva syöpä voidaan havaita varhaisessa vaiheessa, jotta nopea hoito voi tapahtua.
Rokotukset kohdunkaulan syöpää vastaan

Eläinkokeissa saatujen lupaavien tulosten jälkeen tutkijat ovat nyt pystyneet osoittamaan kliinisissä tutkimuksissa, että äskettäin kehitetty rokote on erittäin tehokas ja jolla on vain vähän sivuvaikutuksia.
Rokote koostuu proteiineista, jotka vastaavat ihmisen papilloomaviruksen kirjekuoren proteiineja. Rokotus stimuloi immuunijärjestelmää tuottamaan itsesuojaavia proteiineja (ns. Vasta-aineita) syöpää aiheuttavia viruksia vastaan, verrattavissa koulutukseen. Rokotuksen vaikutusta tehostaa apuaine, joka myös aktivoi immuunijärjestelmää (ns. Apuaine). Tehokas yli 4,5 vuoden suojaus 25–55-vuotiaille naisille on osoitettu.
Rokote hyväksyttiin ensimmäisen kerran Yhdysvalloissa vuonna 2006.
Kohdunkaulan syöpää vastaan on rokotettu myös Saksassa vuodesta 2007.
Koska tämä ei kuitenkaan tarjoa 100-prosenttista suojaa, se ei voi korvata ennaltaehkäiseviä määritystestejä (rokote on tällä hetkellä tehokas vain kahta vaarallisinta, korkean riskin virustyyppiä vastaan, jotka aiheuttavat noin 70 prosenttia kaikesta kohdunkaulan syövästä).
Väestölle suunnitellaan laajoja rokotusohjelmia, koska ihmisen papilloomavirusinfektio on korkea: 70–80% kaikista naisista Saksassa, Itävallassa ja Sveitsissä tarttuu elämänsä aikana HPV-tartuntaan.
Infektio paranee yleensä 12–18 kuukauden kuluessa, joten esimerkiksi viruksen positiivinen testi ei missään tapauksessa liity olemassa olevaan tai myöhemmin kehittyvään syöpään. On kuitenkin tärkeää huomata, että rokotus on luonteeltaan vain ennaltaehkäisevää: virus ei voi parantaa sitä tartunnalla.
Siksi suunnitellaan etenkin yhdeksän-kaksitoistavuotiaiden ikäryhmää (murrosikä) ennen ensimmäistä seksuaalista yhteyttä että rokottaa. Rokotuksesta ei olisi hyötyä vain tytöille, vaan myös pojille: Saksassa vuoden 2007 alussa käyttöön otetun rokotteen tarkoituksena on myös suojautua viruksilta, jotka aiheuttavat sukupuolielinten hyvänlaatuisia syyliä (jotka ovat vaarattomia kohdunkaulansyövän suhteen ja joita kutsutaan tämän vuoksi vähäriskisiksi). .
Tulevaisuuden tavoitteena on käyttää rokotuksia kohdunkaulan syövän ja kaikkien alustavien vaiheiden rajoittamiseksi minimiin, jota ei voida enää vähentää.
Rokotuskustannukset
Kohdunkaulan syövän ehkäisemiseksi Saksassa on tällä hetkellä hyväksytty kolme rokotetta, jotka suojaavat erilaisilta HPV-viruksilta. Cervarix-rokote suojaa HPV 16- ja 18-viruskantoja vastaan, kun taas Gardasil suojaa HPV-tyyppejä 16, 18, 11 ja 6. Uusin hyväksytty Gardasil9-rokote suojaa myös viruskannoilta 31, 33, 45, 52 ja 58.
Hinta injektiota kohti määrä noin 155 euroa. Kolmella injektiolla perus immunisointiin, kustannukset ovat 465 euroa. Jos tarvitset vain kaksi injektiota, se on 310 euroa. Rokotuksen kustannukset ovat 12–17-vuotiailla tytöillä on sairausvakuutus. Monet sairausvakuutusyhtiöt kattavat kuitenkin myös rokotukset 26 vuoden ikään saakka. Siksi on suositeltavaa kysyä sairausvakuutusyhtiöltä.
conization
Kudosmuutokset, joiden epäillään olevan syöpä, tulisi leikata kohdunkaulasta kartion muodossa (ns. Konisaatio). Arviolta 50 000 näistä leikkaustoimenpiteistä suoritetaan tällä hetkellä Saksassa vuosittain.
Yleinen yhdistäminen ei ole välttämätöntä kaikissa tapauksissa, vaan vaiheesta riippuvainen menettely yksittäisten havaintojen mukaan nykyisten ohjeiden mukaisesti.
Kohdun poisto (hysterektomia)

Edistyneemmissä vaiheissa koko kohtu poistetaan (lääketieteellinen hysterektomia) mukaan lukien sidekudosta pitävä laite, emättimen kalvosinnappi ja ympäröivä alue Imusolmukkeet valitut keinot (ns. Wertheimin radikaali operaatio). Joskus on vielä sädehoito ja tai kemoterapia vaaditaan.
Kuten minkä tahansa syövän kohdalla, on tärkeää varmistaa, että seurantaa hoidetaan johdonmukaisesti: kolmen kuukauden välein ensimmäisen kolmen vuoden ajan, neljän kuukauden välein toisen kahden vuoden ajan ja kuuden kuukauden välein viiden vuoden kuluttua.