lihastulehdus
yleiskatsaus
Myosiitti on yksi tulehduksellinen sairaus lihaskudoksesta. Se voi laukaista monista syistä, mutta yleensä se johtuu yhdestä Autoimmuuni sairaus. Myositideja esiintyy pääasiassa muiden sairauksien yhteydessä, mutta ne ovat kaiken kaikkiaan sukulaisia harvinainen kliininen kuva Miljoonaa asukasta on vain 10 vuodessa. Yleisimmät sairauden muodot ovat polymyosiitti, dermatomyosiitti ja Inkluusiovartalon myosiitti. Usein on yksi tulehdus of Lihaskudos kanssa Sidekudoksen tulehdus sosialisoimme.
Lue lisää erityisaiheidemme alalomakkeista:
- polymyosiitti
- dermatomyosiitti
pohjimmainen syy
Olemassa olevan myosiitin syytä ei usein voida tarkkaan tunnistaa. Tässä tapauksessa puhutaan yhdestä idiopaattinen Lihastulehdus. vuonna polymyosiitti ja dermatomyosiitti, kaksi yleisintä kliinistä kuvaa tällä alueella, ovat autoimmuunivälitteisiä sairausprosesseja, ns Autoimmuunisairaudet. Immuunijärjestelmä hyökkää kehon omiin soluihin puolustussoluillaan ja johtaa siten niiden tuhoamiseen. Seurauksena vaurioitunut kudos tulehtuu.
Lihakset voivat osallistua yleisiin systeemisiin infektioihin tai tulehduksiin sekä sidekudoksen tulehduksellisiin prosesseihin. Jos myosiitti laukaistaan ulkopuolelta, niin tapahtuu bakteereilla, viruksilla tai loiset. Esimerkiksi sairaus on erityisen ennalta määrätty myosiitin kehittymiselle lepra, Gonorrhea (kupari) ja jäykkäkouristus tai loistartunta skistosomeihin ja Trichinellajotka ovat molemmat matoja. Kaiken kaikkiaan mainitut infektiot esiintyvät kuitenkin harvemmin Euroopan leveysasteilla. Bornholmin tauti sitä voi kuitenkin esiintyä myös täällä, koska laukaisevat Cocksacki B-virukset löytyvät maailmanlaajuisesti. Myosiitti voi myös perinnöllinen Ole sellainen alkuperä Münchmeyerin oireyhtymä. Mutta myös tätä tulehduksellisen lihassairauden erityistä muotoa on pidettävä erittäin harvinaisena sen lievän leviämisen vuoksi.
oireet
oireet myosiitti voi kehittyä kliinisestä kuvasta riippuen symmetrinen tai vain yksipuolinen edustavat. Se liittyy kuitenkin kaikkiin muotoihin lisääntyvä voiman menetys ja lihasheikkoudet Lihassäryt käsi kädessä. Oireiden voimakkuus riippuu tulehduksen asteesta. Ilman tulehduskipulääkettä se voi myös lihasten rappeuttavat prosessit tule esiin näkyvässä lihassurkastumatauti edustavat. Koska koko kehon lihaksiin voi vaikuttaa, lokalisointi kurkun ja nielun lihaksissa voi aiheuttaa sen Nielemisvaikeudet ja käheys tulla.
Jos perussairaus on rappeuttava, kuten Münchmeyerin oireyhtymässä, solut voidaan uudistaa. Tässä harvinaisessa tapauksessa se tulee olemaan Kalsiumsuolat varastoidaan sairastuneisiin soluihin ja johtaa Lihasten puhdistaminen (Myositis ossificans). sellainen Solujen kalkkiutuminen voi kehittyä vähemmässä määrin muissa myosiitin muodoissa. Periaatteessa tulehdukselliset prosessit aiheuttavat stressiä sairastuneen kudoksen soluille. Solujen jatkuvan hajoamisen ja kertymisen vuoksi se voi metaplasiat, ts., muutoksia solurakenteessa tapahtuu. Ne voivat viime kädessä johtaa a rappeutuminen kudoksen - pahanlaatuinen kasvain.
Diagnoosi
Myosiitin diagnoosi on yleensä monimutkainen, koska on vaikea erottaa erilaisia kliinisiä kuvia. Kliinisten oireiden tulee olla opas, koska ne voivat antaa viitteitä tulehduksen tyypistä ja sijainnista. Suurin osa myosiitista on kuitenkin hiipivä sairausmikä huomaa vain myöhään. Tämä lisää pysyvien seurausvaurioiden kehittymisen riskiä. Periaatteessa tutkittava lääkäri kolme diagnoosityökaluajoita voidaan käyttää: a Laboratoriotutkimus, sähköomografia (EMG; Lihasten jännityksen mittaus) ja a Lihaskoe (invasiivinen toimenpide, jossa lihaskudos poistetaan.
Laboratoriotutkimus: Kun tutkitaan laboratorion parametrejä potilaan veressä, pääpaino on entsyymeissä, jotka kerääntyvät lihassoluihin ja vapautuvat, kun solut vaurioituvat. Tärkein entsyymi on Kreatiinikinaasi (CK) .Lisäksi muut parametrit, kuten laktaattidehydrogenaasin aktiivisuus, n aldolaasi ja aspartaatin aminotransferaasi veressä. Yleiset tulehduksen merkit Miten lisääntynyt C-reaktiivinen proteiini, lisääntynyt valkosolujen määrä tai yksi laajennettu BSG myös kirjataan, mutta todistavat vain tulehduksen esiintymisen. Määrä Myoglobin, luustolihasten spesifinen proteiini, voidaan myös määrittää ja sisällyttää diagnoosiin. Arvo ei kuitenkaan sano mitään vaurioiden sijainnista, vain että lihassolut ovat kadonneet. Jos epäillään taudinaiheuttajien tartuntaa, on mahdollista havaita kehon muodostamat vasta-aineet taudinaiheuttajaa vastaan ja siten osoittaa olemassa oleva infektio tai käyttää PCR (Polymeraasiketjureaktio) kopioimaan taudinaiheuttajan DNA ja näyttämään se siten, että tietokoneohjattu tarkka tunnistaminen on mahdollista. Myosiitti-spesifiset vasta-aineet, jotka muodostuvat taudin yhteydessä joillekin potilaille, useimmissa tapauksissa ei ole ratkaisevaa merkitystä, koska niitä käytetään myös muissa sairauksissa, kuten alveolien tulehduksessa (alveoliitti) tai niveltulehdukset (niveltulehdus).
Elektromiografia (EMG): EMG: n avulla kaksi pientä neulaa työnnetään tutkittavaan lihakseen. Neulat johtavat sähköä ja mittaavat Muutokset jännitteessä lihaskudoksessa. Muutokset ovat Tallennettu ja arvioitu lepo ja jännitys. Useimmilla myosiittipotilailla on näkyviä kuvioita, jotka eivät ole automaattisesti todisteita taudista. Siitä huolimatta EMG on mutkaton tutkimus, jonka kautta indikaatiota lisädiagnostiikalle voi syntyä. Lisäksi voidaan suorittaa elektroneurografia, jossa Hermon johtamisnopeus ja Lihasreaktioaika mitataan. Tässä hermo herätetään levitettyjen elektrodien avulla ja kiinnitetään huomiota lihasten kutisemiseen, joka voi laukaista. Samanaikaiset hermovauriot tai muut sairaudet voidaan osoittaa tai sulkea pois, mikä on tärkeä rooli differentiaalidiagnoosissa (muut sairaudet, joilla on samat oireet).
Lihaskoe: Koska lihasbiopsia on invasiivinen tutkimus intervention sijainti tulisi suunnitella. Tämä tehdään yleensä MRI: n (magneettikuvaus) avulla. Biopsiaa ei tulisi tehdä paikassa, jolla on aikaisemmin ollut EMG. Neulojen lävistys johtaa paikalliseen solukuolemaan, jota ei takautuvasti voida enää erottaa myosiitista. Kun oikea tutkimuspaikka on löydetty, biopsia (biopsied kudos) valomikroskooppinen tutkimus myosiitin yleiset piirteet on osoitettu, mutta myös eri muodoille ominaiset kudosmuutokset voidaan havaita. Voit nähdä molemmat tunnusomaisella tavalla Lihaskuitujen menetykset (kuolleet / nekroottiset lihaskuidut), samoin kuin lihaskuitujen uudistuneet osat ja tyypilliset tulehduksen merkit - Kudoksen tunkeutuminen (Maahanmuutto) tulehdussolujen kautta. Jos sairausaktiivisuus on alhainen, diagnoosi voidaan tehdä vaikeammaksi, jos solumerkkejä puuttuu tai on vaikea löytää.
Myosiitti-vasta-aineet
Koska lihastulehdus yksi tulehduksellisista luu-lihassairauksista, jotka voivat johtua autoimmuunireaktiosta, ts. kehon oman puolustusjärjestelmän virheellisestä reaktiosta kehon omia rakenteita vastaan, on siksi mahdollista havaita tietyt vasta-aineet sairastuneen potilaan veressä.
Nämä vasta-aineet ovat osa immuunijärjestelmää ja niitä kutsutaan B-lymfosyytit ja ne kohdistuvat - tässä myosiitin tapauksessa - luu-lihasviljelmän rakenteisiin, ns. antigeeneihin, autoimmuunisairauden yhteydessä. Myosiitissa erotetaan myosiitti-spesifiset ja myosiittiin liittyvät vasta-aineet.
Entisiä esiintyy noin 15-50%: lla potilaista veren seerumissa, ja ne voidaan mitata ottamalla verinäyte.
Mioosiittispesifiset vasta-aineet sisältävät pääasiassa vasta-aineita tRNA-syntetaaseja vastaan, kuten Jo-1-vasta-aineet, PL-7-vasta-aineet, EJ-vasta-aineet tai KS-vasta-aineet. Mioosiittiin liittyviä vasta-aineita ovat mm. anti-Mi-2, anti-SRP ja anti-Pm-Scl.
Yleisimmät kliiniset kuvat
polymyosiitti
Polymyositis on se harvinaisin muoto yleiset tulehdukselliset lihassairaudet. Sitä esiintyy useammin potilaan elämän kahdessa vaiheessa: lapsuudessa ja murrosikässä 5–14 vuotta ja pitkälle edenneessä aikuisuudessa 45–65 vuotta. Polymyosiitti kärsii keskimäärin kaksi kertaa niin monta naista kuin miehet. kliinisesti tauti osoittaa itsensä enimmäkseen symmetrinen lihasheikkous alueella Olkapää-aukko ja lonkka - lihakset lähellä vartaloa. Heikkoudet kehittyvät verrattuna inkluusiokehon myosiittiin melko nopea, yli viikkojen tai kuukausien ajan. Lihasvoiman puute voi aiheuttaa sen tuskallinen huono ryhti tulla läpi arpia tulehtuneista lihaksen osista Nivelten väärät kohdat. Kudosnäyte, joka on otettu biopsian kautta, osoittaa lihaskuitujen välillä Maahanmuutetut tulehdukselliset solut päällä. Polymyosiitin sairausprosessia ei vielä tunneta täysin. Sen oletetaan kuitenkin olevan a Autoimmuuni sairaus toimii. Toisin kuin dermatomyositis, tätä välittää kuitenkin kehon suora soluvaste eikä vastaavien proteiinien välityksellä.
Lue lisää aiheesta: polymyosiitti
dermatomyosiitti
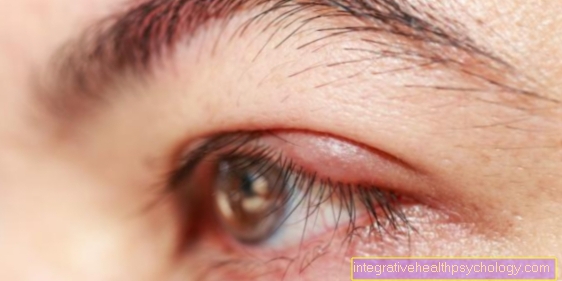
Ikästä riippumatta dermatomyosiitti esiintyy useammin kuin polymyosiitti. Kuten polymyositis, voidaan havaita ikäkohtaista kertymistä. Naiset kärsivät todennäköisemmin kuin miehet. Luurankolihaksiin vaikuttavien oireiden joukossa ihon muutokset ilmenevät dermatomyosiitista. Lilavärisiä ihottumia (punoitusta) muodostuu kehon alueille, jotka ovat alttiita valolle, minkä vuoksi nimi violetti sairaus syntyi. Iho muuttuu hiutaleiseksi, etenkin nivelten paikoissa, kuten sormet, kyynärpäät ja polvet. Osana ihottumaa voi olla ylempien silmäluomien turvotusta, mikä antaa potilaalle kiiltävän ilmeen. Tätä voi pahentaa hilseilevän ihon arpeutuminen.
Kuvatut muutokset voivat ilmetä enemmän tai vähemmän voimakkaasti. Jos suoritetaan lihasbiopsia, verisuonia ympäröivät perivaskulaariset tulehdukselliset solut voidaan tunnistaa näytteestä. Vastaavat solut keräävät myös yksittäisten lihaskuitukimppujen välillä (interfascicular). Perifeeriset lihaskuidut kapenevat suhteessa muuhun kimppuun. Tätä kutsutaan perifaskulaariseksi atrofiaksi. Patomechanismi (sairausprosessi) perustuu autoimmuunireaktioon, joka on suunnattu lihaksen kapillaareja (pienimpiä suonia) vastaan. Kehon omat tulehdukselliset proteiinit (esimerkiksi immunoglobuliinit) hyökkäävät ja vahingoittavat niitä. Seurauksena on, että lihaskuituja ei voida enää toimittaa ja kuolla.
Paikallista nekroosia (solukuolema) ja verisuonitromboosia (verisuonen tukkeuma verisuonessa) verisuonilla tukkeutuu - lihaskuitukimppujen vahvuus vähenee ja lopulta kuihtuu. Pahanlaatuinen kasvain on syy kehitykseen yli neljänneksellä dermatomyosiitti-sairauksista. Tässäkin suhteessa elimistö muodostaa aineita, jotka on suunnattu sekä tuumoria että tervettä kehon kudosta vastaan.
Lue lisää aiheesta: Dermatomyositis
Inkluusiovartalon myosiitti
Inkluusioelimistön myosiitti on krooninen, etenevä, tulehduksellinen, rappeuttava sairaus. Syy-prosessia kehossa ei ole vielä selvitetty tarkalleen, mutta tulehduksellisten ja rappeuttavien tekijöiden vuorovaikutusta epäillään. Se vaikuttaa miehiin 75 prosentilla tapauksista ja esiintyy pääasiassa 50-vuotiaana. Kurssi on melko asteittainen - voi joskus kestää kuukausia tai vuosia, ennen kuin ensimmäiset kliiniset oireet ilmestyvät. Potilaat huomaavat ensin ongelmia portaiden kiipeämisessä tai istumisasennosta nousussa. Vaikeudet pitää tiukasti kiinni tai jopa ensinnäkin ovat myös ominaisia. Oireet johtuvat kyynärvarren ja reiden lihaksista. 60% sairastuneista ilmoittaa nielemisvaikeuksista, koska lihaksia tarvitaan myös tähän, mihin tulehdus voi vaikuttaa. Biopsiasta valmistettu valmiste muistuttaa polymyosiitin valmistetta. Maahanmuutetut tulehdukselliset solut ja upotetut kuidun juosteet ovat nähtävissä. Lisäksi kudoksessa on sulkeumia, niin sanottuja "sovitettuja tyhjiöitä" (englanniksi: framed vacuoles; vacuole = soluvesikkeli). Inkluusiokappaleet sisältävät erilaisia proteiinirakenteita, a-amyloidi- ja tau-proteiineja. Näitä yhdisteitä käytetään myös muissa rappeuttavissa sairauksissa, kuten Alzheimerin tauti, löytää.
Erityiset kliiniset kuvat
Münchmeyerin oireyhtymä (Fibrodysplasia ossificans progressiva): A perinnöllinen geenivika joka vaikuttaa luustolihasten kehitykseen, esiintyy ns. Münchmeyerin oireyhtymä. Se tapahtuu vuosien varrella Kalsiumsuolojen varastointi lihassoluissa ja seurauksena luutuminen lihaksista. Alkaen niska-alueelta, tauti etenee ylös alas eteenpäin, olkapääalueen yli käsivarsiin ja tavaratilaan. Koska hoidolle ei ole tällä hetkellä todistettu mahdollisuutta, puhumattakaan paranemisesta, se tulee Terminaali vaiheessa tauti Hengityslihasten tyhjennys ja siten hengitysvaikeudet, aikeissa Tukehtuminen. Koska suurin osa potilaista on lapsettomia eivätkä siirrä geenejä, Münchmeyer-oireyhtymän leviäminen on hyvin rajallista.
Bornholmin tauti (Epideeminen pleurodynia): Epideeminen pleurodynia on keuhkopussin tulehduksellinen sairaus (Pleura), rinta- ja vatsalihakset. Se johtuu infektiosta Cocksackie B-viruksella, joka on enterovirusperheen jäsen. Oireet Kivulias hengitys, kevyt kuume ja a punainen kurkku. Kipu johtuu rintavälien lihaksista, kylkiluiden välisistä lihaksista, jotka ovat osa hengityslihaksia.Bornholmin tauti voi siirretään henkilöltä henkilölle ja oletuksena oireiden kanssa kipulääkkeet käsitelty.
Silmän myosiitti
Myös silmän myosiitti silmän myosiitti kutsutaan, on idiopaattinen (eli tapahtuu ilman tunnettua syytäSilmien lihaksen tulehdus.
Se on yksi kolmannesta yleisimmistä silmäliittimen sairauksista ja tulee heti silmän osallistumisen jälkeen Kilpirauhasen liikatoiminta ja lymfoproliferatiivisissa sairauksissa.
Silmän myosiitin tarkkaa syytä ei ole vielä selvitetty täysin; epäillään, että se on autoimmuunireaktio, eli kehon oman puolustusjärjestelmän väärä reaktio, joka tunnistaa ja torjuu väärin tietyt solurakenteet vieraina.
Nuoret aikuiset naiset kärsivät yleisimmin (Keskimääräinen alkamisikä: 34 vuotta), jolloin oireet ovat useammin yksipuolisia (kärsivät vain yhdestä silmästä) kuin kahdenväliset:
- ulkoneva silmämuna
- Sidekalvon turvotus ja tulehdus
- silmien liikkeestä riippuvainen kipu
- Silmien liikkumisen rajoitukset ja siitä johtuvat näköhäiriöt (esim. kaksoisnäkö).
Silmälihas, johon yleisimmin vaikuttaa, on keskimmäinen suora lihas (Mediaalinen peräsuolen lihas), joka liikuttaa silmämunaa yleensä nenää kohti. Silmän myosiitti diagnosoidaan yleensä CT-tutkimuksella, ja se hoidetaan ottamalla glukokortikoideja (kortisoni), niin että tulehdus taantuu yleensä useiden päivien kuluessa ilman seurauksia.
Myositis ossificans
Termi "Myositis ossificans"Sisältää kaksi lääketieteelliset sairausmallit.
Toisaalta se on heterotrooppinen luutuminen Tämä on sairaus, jota esiintyy kehon eri osissa joko spontaanisti tai trauman ja leikkauksen jälkeen Ossifications tulee.
Toisaalta termi "Myositis ossificans”Myös harvinainen perinnöllinen sairaus - Myositis ossificans progressiva. Tämä on synnynnäinen geneettinen vika, joka saa kehon luuston lihakset muuttumaan vaiheittain luukudokseen. Vain noin 600 ihmistä ympäri maailmaa kärsii tästä perinnöllisestä taudista. Luisen uudelleenmuodostumisen syynä on kyvyttömyys korjata vialliset luuelihakset triviaalisten vammojen tai traumien jälkeen terveellä lihaskudoksella tai arpikudoksella - sen sijaan käytetään luukudosta.
Ajan myötä lihasjärjestelmä muuttuu yhä käyttökelvottomammaksi, ja tauti muuttuu hengenvaaralliseksi, kun elinten toiminta heikkenee lihaksen luutumisen seurauksena (Esimerkiksi hengityselinten toimintahäiriöt, jotka johtuvat interkostaalisten lihasten ja siten rinnan lisääntyvästä luustumisesta)).
terapia
Dermatomyosiitin ja polymyosiitin hoito vastaa enimmäkseen käytettyä hoitoa autoimmuunisairauksiin. Täällä on Kortisoni annettuna, mikä estää immuunijärjestelmää osittain ja osittain Tasoita tulehdus johtaa niin, että kudos voi palautua. Käytetään suhteellisen suuria annoksia, joita pienennetään vähitellen pidemmän ajanjakson aikana. Vaikutus alkaa potilaasta riippuen päivien tai viikkojen jälkeen, viivästyneissä tapauksissa 1-2 kuukauden kuluttua. Pitkäaikainen kortisonin antaminen on kuitenkin monenlaisia Sivuvaikutukset kytketty, kuten Lihasten hajoaminen, osteoporoosi tai henkiset muutokset. Jos terapialla ei ole toivottua vaikutusta tai jos annosta on pienennettävä sivuvaikutusten takia, lisää sytostaatit miten metotreksaattia käytetään, jolla on myös kiinteä paikka kasvaimen hoidossa ja joka lisäksi puristaa immuunijärjestelmää. Lahja suuriannoksiset immunoglobuliinit voi olla hyödyllinen polymyosiitissa ja dermatomyosiitissa, mutta on erityisen kiistanalainen inkluusiokappaleen myosiitin hoidossa. Lääkehoidon lisäksi voit fysioterapia ja Toimintaterapia käytetään liikkumisvapauden ylläpitämiseen ja lihaksen lyhentymisen vähentämiseen (supistukset) estää. Jos esiintyy selvää lihasheikkoutta, kävelyapua tai pyörätuolia voidaan käyttää, halvaus, lihaksen kovettuminen tai vammat voivat edellyttää lisähoitoa.
ennuste
Säännöllinen hoito voi auttaa puolivälissä potilaan yksi polymyosiitti täydellinen paraneminen voidaan suorittaa. Muutoin voidaan saavuttaa pysähtyminen, jossa on enemmän tai vähemmän pysyvä lihasheikkous. 20 prosentilla tapauksista on kuitenkin mahdollista, että menestystä ei voida havaita monimutkaisesta hoidosta huolimatta.
dermatomyosiitti voidaan myös parantaa tai ainakin rajoittaa tarkoituksenmukaisella terapialla. Usein taudin syynä olevan kasvaimen hoito voi aiheuttaa pysyviä oireiden paranemista tai toissijaisen sairauden paranemista.
Koska lääkehoito on Inkluusiovartalon myosiitti ei ole lupaava, jatkuvalle liikealueelle on pyrittävä fysioterapian ja itsenäisten harjoitusten avulla. Kevyet voimaharjoitukset ja lihasten kestävyysharjoittelu voivat myös torjua oireita. Kurkun lihaksen häiriöiden häiriötapauksissa puheterapeutin vierailu voi tarjota helpotusta nielemisvaikeuksien parantamiseksi. Harjoitetaan hyödyllisiä liikkeitä tai asentoja, jotka helpottavat nielemisprosessia.